新型コロナ感染者が都市圏を中心に過去最多を更新し続け、1日あたりの感染確認数が822人(17日)に達した東京都をはじめ、高知県、大阪府、兵庫県、北海道の5都道府県は8日時点で政府の分科会が示す感染状況で最も深刻な「ステージ4(感染爆発)」の指標をこえた。医療機関の逼迫状況も深刻化し、重症者病床の使用率が80%をこえた大阪府では、増床しようにも医師や看護師が足りず、他都道府県や自衛隊に看護師の派遣を要請する事態となった。社会インフラが充実した日本第二の都市でありながら、なぜこれほど早く医療体制が崩壊の危機に追い込まれたのか――その背景には、国による公的医療の削減方針と、それを全国に先駆けて断行してきた大阪の「行政改革」がある。住民の命を守れない事態に至った医療・保健行政の現状を直視し、その抜本的な見直しが迫られている。

看護師不足のため30床中5床で稼働をはじめた「大阪コロナ重症センター」(住吉区)
「身を切る改革」で危険に晒される府民の生命
11月中旬から新型コロナ感染者が一日平均350人と高止まりが続いている大阪府では、12月16日現在、直近1週間の人口10万人あたりの感染者数は27・2人で、東京都(26・87人)や北海道(20・69人)を抜いて全国最多となっている。
府によれば16日現在、軽度中等症以上の入院患者は971人となり、実際に使える「実運用病床」(1592床)の使用率は69・7%。重症病床(198床)に限ると、使用率は一時の86%からはやや緩和したものの、79・3%と逼迫状態が続いている。16日までの累計死者数は442人となり、12月は1日平均7・6人の新型コロナ感染者が死亡していることになる。
医療体制の逼迫により、重症患者を受け入れる「三次救急」を担う大阪府内の救命救急センターで、病床やスタッフを新型コロナウイルス対応に振り替えるため、他の傷病患者向けの病棟を閉鎖する動きが続出するなど、通常医療にも支障が出ている。
コロナ専門病院に指定された十三市民病院(淀川区)は、がん診療や生活習慣病、周産期医療など18の診療科を持つ地域医療の拠点だったが、4月に大阪市の松井一郎市長がコロナ中等症患者の専門病院に指定。「医師会や病院協会などへの事前の相談もなかった」といわれ、関係者や患者は寝耳に水だった。そのため一般診療科の外来を停止して入院患者を転院させ、感染症専門家が少ないなかで現場の負担やリスクは増し、4月から11月までに医師10人、看護師12人、看護助手9人が離職した。高まる需要に対して看護師が不足し、大阪市立総合医療センター(都島区)にある15~39歳(AYA世代)のがん患者専用の病棟を7日に閉鎖し、看護師15人を十三市民病院に回すことになった。
大阪赤十字病院(天王寺区)でも4月以降、がんの緩和ケア病棟(20床)を閉鎖し、個室をコロナ対応に切り換えて対応している。
大阪府は、「救急医療の最後の砦」とされる大阪急性期・総合医療センター(住吉区・865床)のコロナ病床(最大30床)が満床となったため、同敷地内にプレハブ建ての「大阪コロナ重症センター」(30床)を設置したが、稼働に必要な看護師が80人不足。自衛隊や府外の自治体から派遣された看護師で補充しても、運用開始の15日に稼働できたのは5床にとどまっている。
10日には、大阪急性期・総合医療センター内でクラスターが発生し、入院患者や医師・看護師ら21人の感染が確認された。同センターは、大阪市内6つの「三次救急」を担う病院の中でも特に高度な医療を提供する医療機関に位置づけられているが、11月20日から心筋梗塞や脳卒中などとくに緊急性の高い患者を除いて一般患者の受け入れを停止しており、しかも今回はコロナ対応ではない病棟でのクラスター発生とあって現場は混乱を極めている。
また11月25日には、コロナ病床を持たない医療機関に発熱で入院した80代の男性患者が、コロナ陽性と判明。男性に基礎疾患があったため、病院はコロナ患者の受け入れ先を調整する府の「入院フォローアップセンター」へ転院先を探すよう依頼をしたが、受け入れ先が見つからないまま、同30日に呼吸不全で死亡したことも報告されている。
こうした事態を受けて大阪府医師会は13日、府内の5大学病院、公立病院などの関係者による緊急の専門家会議を開催し、6項目の要望書をまとめて15日に府と国に提出した。
要望書では、「医療側は社会的使命を果たすため、懸命な対処に努めているが、医療従事者と病床には限りがあるため、新型コロナの対応現場は切迫した状況になっており、一般医療を犠牲にするなど、通常医療の提供にも支障が及び始めている」とし、病床調整のシステム構築を早急に整備することや、医療崩壊を避けるために指定病院以外の病院でも感染者を受け入れた場合の診療報酬上の措置を講じることなどを要求。さらに、「地域医療計画及び地域医療構想は、新興感染症や地震・風水害等の対策など地域が求める医療への配慮が欠如しているため、その一環として作成された医師確保計画の医師数・専門医数減少政策は廃止すべきである」と訴えている。
また、「国が本来必要と定めていた感染者用ベッド数は大阪府では78人分であったが、大阪府下、すべての病院が協力し、コロナ感染症ベッドを1300床を確保するために大きな犠牲を払っている」とし、すでに府内の大学病院の外科手術は10~20%減少し、他の病院でもコロナ対応のために病棟を閉鎖したり、救急患者の受け入れを断らなくてはならないケースが頻発している現状を発信した。
周辺自治体の医療体制も脅かす 和歌山県知事も苦言
「医療崩壊」の危機に瀕した大阪府には現在、自衛隊看護官7人をはじめ、全国知事会を通じて秋田や京都など13府県から看護師26人が派遣されている。公的医療が逼迫するなかで大阪市は17日、新たにコロナ患者を受け入れたり、確保病床を増床した大阪市内の病院に一病床あたり1000万円の協力金を出すことを宣言し、コロナ病床の確保を目指すが、医療機関側からは「お金をもらっても病床や人員を急に増やせるものではない」「場当たり的なパフォーマンスで乗り切れるほど現場は甘くない」と指摘されている。
大阪市は「バーチャル都構想」と称してコロナ対応を大阪府に一元化し、吉村府政も「第三波」に備えた特別な措置をとってこなかった。春先から綱渡り状態にあった保健・医療現場では職員の補充もままならず、準備ができないまま感染爆発を迎えることになり、関係者からは「行政対応が遅すぎる」との悲鳴が絶えない。大阪府市のツートップは、10月一杯は2度目の「大阪市廃止・特別区設置」住民投票(11月1日)に全力を注ぐ一方で、対策本部会議は開かず、「個々の意識や努力」に委ねるだけだった。
大阪府に隣接する和歌山県の仁坂吉伸知事は公式ブログで、今回の大阪府からの看護師派遣要請が「ICUで勤務できるハイスキルの看護師」という条件付きであり、「和歌山のような小さい県では、ほんの限られた人しかおらず、かつそれらの人が和歌山のICUに張り付いている状態ですから、下手をすると和歌山のICUを止めてしまうということになりかねない困難な要請」だったが、「一番困っているのは、今は大阪だから、人の道ということで、皆で協力し合って行ってもらう」ことになったと明かしている。
また、「医療現場の逼迫=行動や営業の自粛」というのは「その両者を繋ぐ大事な機能についての考慮を全く欠いた議論」だと指摘し、「感染者と病院との間に保健所や、それを統括している都道府県の保健医療行政チームがいる」「この人たちが陽性者を隔離し、その陽性者から行動履歴を聞いて、他に感染している人がいないかを発見して、PCR検査をし、隔離し、行動履歴を調査して、という地道な努力」を続けて医療機関への負荷を軽減していると言及。和歌山で確認された感染者との会食相手に大阪府民がいたため大阪府に通報したものの、その後も検査がされていなかったことを挙げ、「こういう状態が続くといずれ感染爆発が起こるのは理論的に自明」と指摘している。
すでに大阪での感染爆発によって、もともと「三次救急」が脆弱な大阪南部から、「最後の砦」として和歌山県内の大病院に感染者が駆け込んでくる状態になり、和歌山は大阪にICUの専門看護師を派遣したうえで、地元ICUにも大阪の患者を受け入れる「二重の負担」となっている。重篤な肺炎患者が大阪から和歌山に救急搬送され、そこでコロナ陽性が判明してICUに入ったが、患者が入所していた福祉施設ですでにコロナ患者が出ていたことが後からわかったことも指摘し、大阪の検査体制が「接触した可能性のある人をもう調べられなくなっている」のではないかと懸念を示した。医療現場の崩壊を防ぐことに加え、コロナ患者の「発見」「隔離」「入院」をアレンジし、接触者の検査徹底によって陽性者を炙り出す保健医療行政の機能強化こそ、この危機に際して最も問われるものであり、「国民一般に行動の変容を迫る前にやることがある」「(専門性の高いICUなど)医療現場へのてこ入れだけが工夫の種ではありません」と問題を提起している。
大阪府病院協会の佐々木洋会長も「介護施設など重症化リスクが高い場所だけでなく、至る所でクラスター(感染者集団)が発生している。ウイルスが持ち込まれた経路も特定できていない」と大阪の現状に警鐘を鳴らしている。
行政の腰を据えた対応が求められているなかで、「コロナを受け入れたら1000万円!」(松井市長)というバクチ的な場当たり対応を披瀝してみたり、病院職員や保健所職員の命がけの対応を強いたうえで、自衛隊に派遣要請をしながら「保守を自称する国会議員は、命がけで憲法九条の改正をやってくれ。維新は命がけで都構想をやって大将の首をとられた。その迫力が全く感じられない」(吉村知事)と自己パフォーマンスに終始する様は、現場の切実さとかけ離れた上滑り感が否めないものとなっている。
10数年で病院・衛生職員を大幅減
大阪府では、2008年に「大阪市廃止(大阪都構想)」を政治目標にした橋下徹知事が誕生してからの約十数年来、大阪維新の会所属の首長による「二重行政の廃止」「行政スリム化」を掲げた行政改革が断行され、総務省の「定員管理調査」(2017年度)によれば、人口10万人あたりの府職員数は86人と全国最低レベル(ワースト2位)まで削減された。
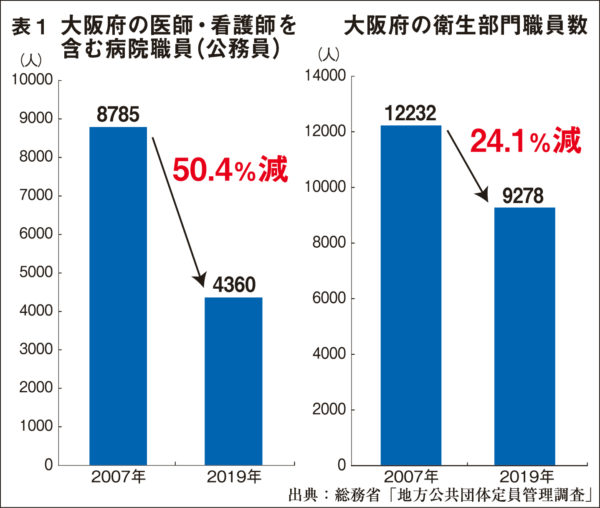
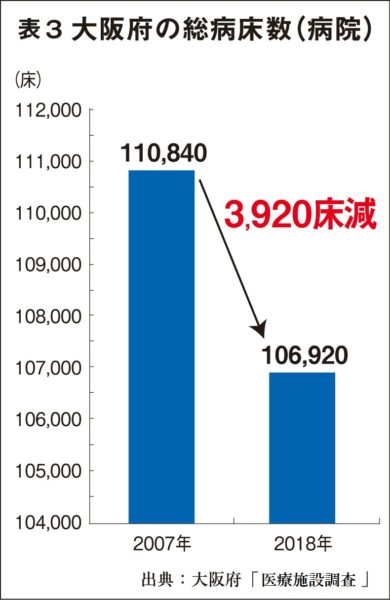
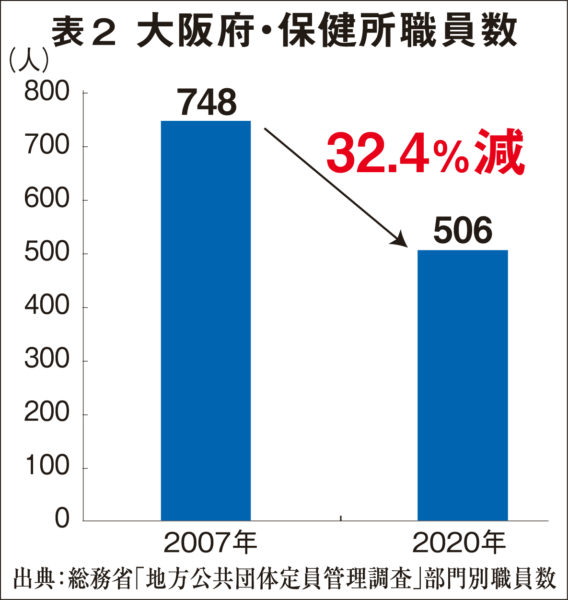
それにともなって医療や衛生部門の職員数も大幅に減少した【表参照】。保健所の統合も進め、07年には748人いた大阪府の保健所職員は、19年には506人となり、12年間で3割以上削減されたことになる。公的医療の根幹を担っていた府立病院と市立病院を統合して独立行政法人(民営化)へ移行させたことも背景にある。国の方針を先取りして病床数削減も進め、大阪府の病床数(病院)は07年の11万840床から18年の10万6920床と3920床減り、10万人あたりの総病床数は1197床であり、全国平均の1212・1床を下回っている【表参照】。なかでも感染症病床は10万人あたり0・9床で、全国平均(1・5床)を大幅に下回り、これも全国ワースト2位となっている。
現在、全国でコロナ感染者を受け入れている922病院のうち、自治体が設置する公立病院と日本赤十字のような公的病院が約7割を占めている。高い専門性が求められ、民間病院ではリスクを負いきれないからだ。大阪府は523病院のうち、国と公的医療機関以外の医療法人等が占める割合が89・5%と、全国平均(81・1%)よりもはるかに高い。全国的傾向でもあるが、比較的病床数が多いといわれながら、感染者が少ない段階で「医療崩壊」の危機に陥った背景がここにある。
保険診療の範囲でおこなう公定価格下であれば、民間病院は立地や人材確保、診療科目などで少しでも有利な運営をおこなわざるを得ない。そこでカバーできない範囲を支えたり、ICUや感染症病床などコストの高い医療体制を担保するのが公立病院の役割にもかかわらず、これを「努力不足による赤字」と断定して次々に統合・民営化を加速させてきたからだ。
現実に大阪府に限らず、厚労省から「急性期ベッドを1割削減せよ」と不要物のように扱われた全国424病院の多くが感染症指定医療機関であり、地域におけるコロナ対応の砦の役割を果たしている。しかも、コロナを受け入れた病院の多くが収入が半減するほどの経営危機に陥っており、「自律経営しろ」と公助をバッサリ切ってきた行政の側が、医療機関の地域医療を守る使命感やその犠牲に依存する本末転倒した状態が続いている。
大阪では、市立病院の赤字体質や病院職員の給料が高いことを問題にし、「府市病院の一体経営で、大阪全体の医療資源を充実させる」「大阪府域全体で最適となるよう医療資源を有効活用する」と称して大阪府市の病院統合を進め、3つの大阪市立病院を独法化(非公務員型)し、一部を府立5病院(地方独立行政法人大阪府病院機構)に統合した。
2018年には、府立急性期・総合医療センターと「2㌔㍍しか離れていない」との理由で、市立住吉市民病院(198床、本務医師28人、看護師等141人)を廃止して同センターに統合し、小児・周産期医療を含む一般病床100床が削減された。「せめて閉鎖病棟をコロナ対応に」との市民や医療現場の声を無視して今年4月に解体している。
府からの支出を削減された公的病院は資金難に陥り、府立病院機構「大阪母子医療センター」(大阪府和泉市)は命の危険がある新生児を搬送するのに必要な専用保育器の購入資金を、「大阪府三島救命救急センター」(高槻市)は減少する医療者の人材確保に関わる運営資金を集めるため、クラウドファンディングで寄附を呼びかけざるを得なくなるなど、公的医療の脆弱化が指摘されてきた。
さらに橋下府政時代の2009年度からは大阪赤十字病院への補助金をゼロにし、11年には千里救命救急センター(済生会)に対して過去5年間支出していた補助金(年間3億5000万円)を廃止。また13年には、府立泉州救命救急センター(泉佐野市)を独法化させたうえで、同じく独法化した「りんくう総合医療センター(旧市立泉佐野病院)」に移管・統合した。急性期医療が集約統合されたことで、2016年の消防庁の実態調査では、救急隊が現場で受け入れ照会して3回以上断られる「搬送困難事例」が、大阪府は4・5%と全国ワースト4位の多さとなった。コロナ患者の搬送でも大きな足かせとなっている。
さらに関西一の生徒数を誇り、看護師不足の解消に貢献してきた大阪府医師会看護専門学校は、「大阪府・大阪市の財政再建を名目に一方的に補助金が打ち切られた」(大阪府医師会)ことが一因となって2022年3月をもって看護師養成事業を廃止することになっている。2007年には大阪市から2650万円、大阪府から3251万円の年間合計5900万円あった運営補助金が、維新行政のもとで半減されたうえに12年に完全に打ち切られている。さらに大阪赤十字看護専門学校(閉校)、淀川区医師会看護専門学校(募集停止)など養成機関の減少が目立っている。
保健所や衛生研究所も削減
医療機関をバックアップする保健・衛生部門も大きく削減された。全国的にも、1990年度には850カ所あった保健所が、94年の国による地域保健法制定によって統廃合され、2019年度には約半分の472カ所にまで減少している。大阪府の保健所は1990年度にあった53カ所から、現在は18カ所と約3分の1に減少(太田府政時代)。また人口270万人の大阪市では24区にあった保健所が市内1カ所に集約され、24区は保健所機能のない「保健センター」に格下げとなった。
コロナ禍での保健師の業務は、医師の指示の下で、病状確認、PCR検査の対象か否かの確認、検査を必要とする人の検査日時・場所の確認と連絡、PCR検査の結果説明、陽性と判定された場合は感染経路を調べ、入院や施設・自宅療養の振り分け、濃厚接触者の確認とPCR検査の勧奨、自宅療養者の病状確認……など多忙を極めている。本庁保健局や各区保健福祉センターからの応援に加え、アルバイト保健師・看護師を雇用しても追いつかないといわれ、現場からは「電話が繋がらず、検査対象者も数日間待たされる」と悲鳴の声が上がっている。
3月時点の平均残業時間は60時間にのぼり、前年同月比の2倍という深刻な勤務実態であるうえに業務が滞り、職員の我慢も限界に達している。
さらには「二重行政のムダ」として、2017年4月、保健所や保健センターと連携して感染症予防の機能を果たしてきた府立公衆衛生研究所と市立環境科学研究所を統合。さらに独法化したことによって人員が削減され、PCR検査をはじめとする対応が滞る要因となった。衛生研究機関の民営化は全国でも大阪が唯一であり、いかに公衆衛生行政を軽視してきたかを物語っている。
これら大阪における公的保健・医療の切り捨ては、財政支出削減を求める国の「行政改革」「医療改革」を先取りしたもので、「地方創生」などとは真逆の政策であり、コロナ禍という有事においてもその方針を転換せず、無為無策で放置した紛れもない人災といえる。「身を切る改革」「命がけの改革」といいながら、誰の身を切り、誰の命を奪ってきたかを問わないわけにはいかない。医療機関を含めた早急な体制立て直しとともに、市民の命を守る現場主導型の対策に舵を切ることが急務となっている。






















維新の政策が酷いのは言うまでもないが、それを追求することなく見逃してきた関西メデアは本当にカスである。維新は医療で削った予算でメデア記者に接待をしていたのではないかと疑われても仕方がない。