11月に入って以降、第三波といわれる新型コロナウイルスの感染拡大で、国内の感染者数は過去最多を更新し続けている。厚生労働省の発表では、11月28日段階で感染者数(累計)は14万5502人にのぼり、死者数は2110人、入院治療者は1万9646人となっている。また、同日の新規感染者数は全国で2684人で過去最多だ。欧米諸国に比べれば少ないとはいえ、隣の韓国の感染者数3万3375人、中国8万6501人と比べて突出している。医療関係者をはじめ専門家は政府の早期の有効な対策がなければ、早晩医療崩壊の危機に直面すると切迫感を持って警鐘を鳴らしている。
11月28日の全国での新規感染者数は、東京都が561人、大阪府が463人、北海道が252人、愛知県が217人、神奈川県が215人、兵庫県が145人、埼玉県が118人、千葉県が113人など、合計で2684人となった。
政府は24日、大阪、札幌両市をGoToトラベル事業の対象から一時除外することを決めた。この判断基準となっているのは医療体制のひっ迫度合いだ。「感染者が急増し、医療提供体制に大きな支障が出てきている」(ステージ3)、「爆発的な感染拡大が起き、医療体制が機能不全に陥っている」(ステージ4)として、大阪、札幌両市が「ステージ3」の指標をこえたと判断した。なお、どの地域が「ステージ3」に当たるかの最終判断は自治体に委ねられている。
「ステージ3」の指標とは、確保できている病床の使用率が25%をこえた場合だ。
大阪府の実情では、公式には重症患者用病床を206床確保していた。15日時点での重症患者は66人で、病床使用率は32%になる。だが、実際には重症患者を受け入れるとしていた病院も、患者が少ない時期には一般患者用として使用しており、15日時点で実際に重症患者用に使用できる病床は107床と約半分で、実際の病床使用率は61・6%にのぼり、11月末には86%に達した。この例にも見られるように、政府が把握している受け入れ可能な病床数と現実の病床数は大きくかけ離れている可能性が高い。
厚労省の調べでは、25日時点で15都道府県で病床使用率が25%以上となり、「ステージ3」となっている。病床使用率がもっとも高かったのは兵庫県の68%で、前週の18日時点より一週間で24㌽悪化した。大阪府は14㌽悪化して55%。重症者用は21㌽も上がって49%となった。これは全国でもっとも高い東京の50%に次ぐもので、とくに関西圏で病床ひっ迫が急速に進んでいる。
北海道の病床使用率は9㌽悪化の47%で、全国で3番目に高い。首都圏では栃木、群馬、千葉の3県が一週間で新たに25%以上となった。中部圏でも静岡が18㌽悪化し39%となった。厚労省の専門家組織は、「このままの状況が続けば助けられる命が助けられなくなる」と深刻な危機感を示している。
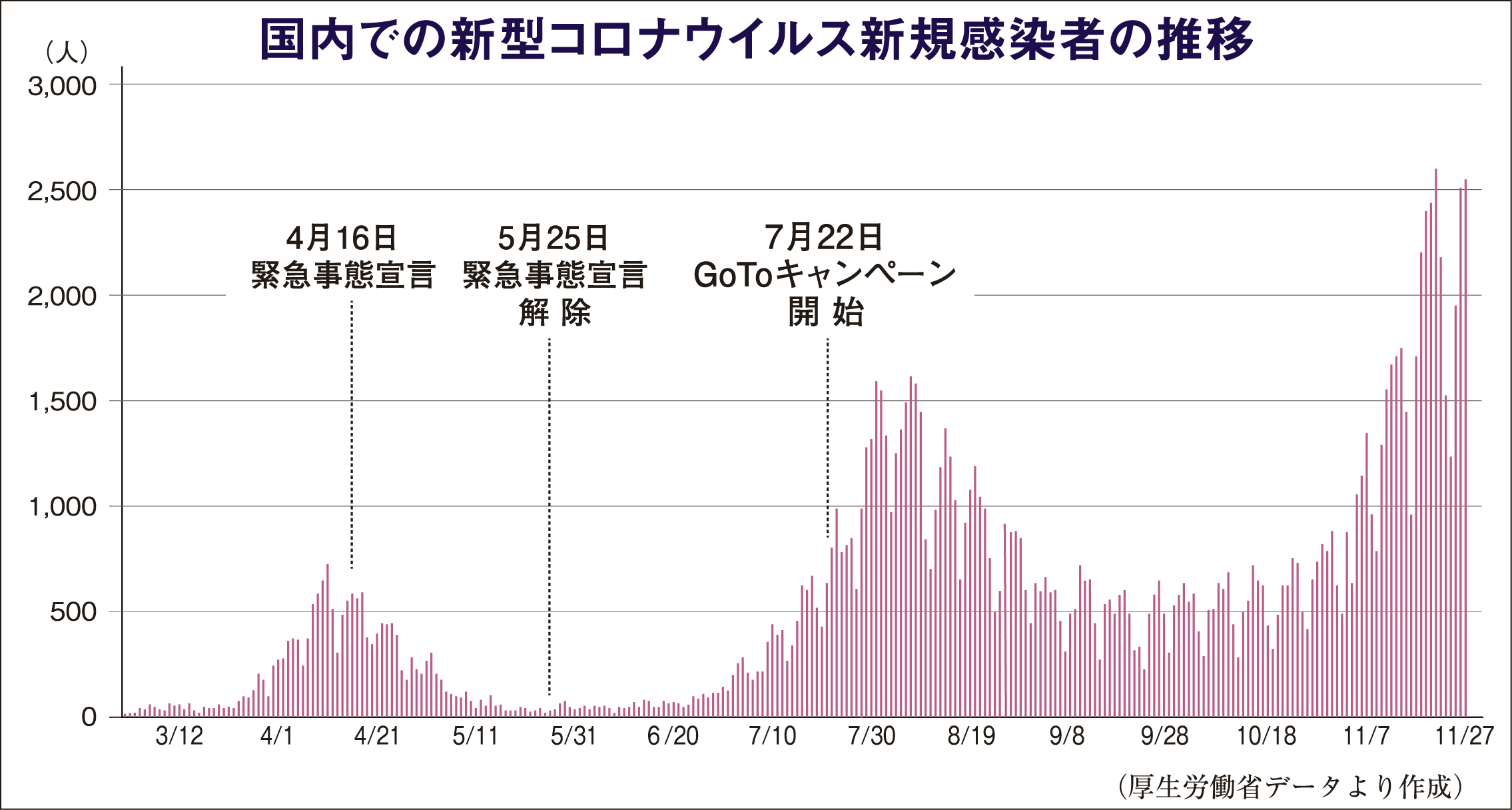
第三波の勢いは、第二波を規模的にもスピード的にも大きくこえている。
感染症専門家は、第二波の感染者の集団感染(クラスター)は、大都市圏の接待をともなう飲食店や、職場での会議などが多かったが、11月以降は、会食や職場に加え、地方の歓楽街や外国人のコミュニティー、医療機関や福祉施設などと多様化し、地域への広がりが見られると指摘している。
7月初めに東京を起点に拡大した第二波では、全国の一日の新規感染者数は8月7日の1605人がピークであったが、11月に入っての第三波では、1日2000人をこえる日が続いている。
また、感染者の年代別の割合では、重症化しやすいとされる60代以上の割合が第二波より高い。東京都の例では、第二波では10代以下=4・6%、20代=43・1%、30代=24・0%、40代=12・7%、50代=7・5%、60代以上=8・2%で、30代以下が70%以上を占め、高齢者は比較的少なかった。
第三波では11月16日までに、10代以下=7・7%、20代=25・3%、30代=19・8%、40代=16・5%、50代=13・6%、60代以上=17・1%で、30代以下は約半数に減り、60代以上の占める割合が第二波の2倍以上になっている。
入院・療養者数を見ても、第二波では6月下旬に約700人であったものが、8月10日には1万3724人と約1カ月で20倍近くになった。
その後徐々に減って10月下旬には約5000人になったが、11月15日には1万2358人に増えた。重症患者も第二波では8月24日の259人をピークに、10月5日には131人まで減っていた。だが11月17日には272人となり第二波のピークをこえて以後増え続け、28日には440人にのぼっている。
死者数は第二波では8月28日に20人となった後10人を下回る日が多くなっていたが、11月に入ってからは、10日に15人、26日に29人、27日に31人と日夜増加をたどっている。
また、「ステージ3」の指標である病床使用率25%をこえたのは、10月2日時点では東京都と沖縄県であったが、11月3日時点で東京、大阪、青森、宮城、岡山、沖縄に増え、25日段階では前述の15都道府県へと急拡大している。
この数字について日本医師会は、「国が発表する病床使用率について現場感覚と著しいずれがある」と指摘し、「現実には医療スタッフの不足もあり、受け入れ可能な病床は満床状態だ」と強い危機感を示し、「数字では病床が3割しか埋まっていないように見えても“コロナ用に準備が可能な病床数”の3割であり、“今すぐ使える病床”ではない」と警告している。
全国の重症患者は24日時点で376人で過去最多となった。18日時点で192人いた重症者を年代別で見ると、30代以下が4人に対し、60代が38人、70代が74人、80代以上が40人と、60代以上が8割を占めており、重症化は高年齢者に偏っている。
「病床数」とはベッドの数だけの問題ではなく、患者をケアする医療従事者の数が十分であるかどうかも問題になる。また、コロナだけでなく、他のさまざまな病気を患った患者が入院、手術を必要としており、コロナの重症者が急増することは、そうした人たちの治療の機会を奪い、本来救える命が救えないような状況を生む。
病院新設や増床が必須 ベッドも人員も不足
政府の新型コロナウイルス感染症対策分科会のメンバーで、東京財団政策研究所の小林慶一郎研究主幹ら有志は26日、政府が新たな財源を確保し、コロナ患者病床の増床など医療体制を拡充することを求める緊急提言を発表した。
提言はまず「医療崩壊が迫れば、経済にブレーキをかけざるをえないが、医療供給体制(病床数等)を大きくできれば、医療崩壊を回避して経済社会活動を継続できる。経済を回すためにも医療提供体制の一層の拡充は必須である」と強調している。
そのうえで「11月に入り、9月当時の想定を上回る規模とスピードで感染が拡大しており、一部地域においてはすでに医療崩壊を懸念する声が上がっている。…(中略)…感染拡大が起きてから対応するのではなく、あらかじめリスクに備えた十分な医療提供体制を用意すべきであり、実効性のある財政支援を速やかに講じておくことが極めて重要である。感染症の大流行を封じることこそ、国民の生命を守ることにも日本経済の好転にも財政状況の悪化を防ぐことにも、大いに資する」と訴えている。
具体的には、政府が現時点で感染ピーク時に約2万8000床を用意するとしているのに対して、さらに2万床の増床が必要だとし、次のように要請している。
「感染症が大流行する場合には、現在計画されている即応病床数2万7646床(うち重症者用3678床)は決して多くはない。たとえば4月の第一波のイギリスのような状態を想定すれば、必要な病床数は約5万床(うち重症者用約6000床)となる。計画上用意された病床数と実際に運用されうる病床数には相当のギャップが実態上あるため、さらに十分なバッファー(余裕)をもって医療供給体制をあらかじめ整備しておくことが肝要である。……あと2万床(うち重症者向けには2500床)を新たに確保することが必要であると考えられる」。
そして、「コロナ対策に手を挙げる医療機関を増やすために、まずは資金面で支える仕組みが必要だ」としている。
また、東京医師会は10月13日に、新型コロナ感染拡大や大規模災害といった有事に備えた専門病院の設置を求める提言を発表した。1000床規模の病床を持つ病院を平時には空床にしておき、有事のさいに都立病院から人員を集めるとの構想を示した。
拡充すべき検査と補償 各医師団体が要望
一日あたりのPCR検査能力についても政府・厚労省は、5月下旬時点で約2万4500件であったものを現在では約8万5500件と3倍以上に増強したとし、これ以上新たな対策をとることは表明していない。だが実際の検査実施数は4万件台だ。このPCR検査についても専門家の提言があいついでいる。
日本骨髄腫学会はPCR検査の拡充について、「本学会は新型コロナウイルスの院内感染を回避し、無症状のコロナ感染患者への抗がん治療による感染の悪化を未然に防ぐことを、喫緊の重要課題と考える」として次の2点を要望している。
①患者に対し医師が診療上必要と判断したさいには、無症状であってもPCR検査を保険適用(ないしは公費)で実施できるようにすること、②医療従事者が感染を避け安全に診療現場で働くことができるよう、PCR検査に必要な個人防護具や試薬を確保し提供すること。
欧米ではすでに検査や手術前に新型コロナのスクリーニングPCR検査をおこない、医療者への曝露や院内感染を防ぐためのとりくみが開始されている。
ところが日本でのPCR検査は、有症状者に対してコロナ感染症を診断する目的で実施した場合にだけ保険適用となる。無症状の患者に対してスクリーニング目的で実施した場合は全額自己負担(1人当り約2万円)になる。
政府は約8万5500件の検査能力があるとしているが、対象は症状のある患者に限定されており、実際に検査を受けることができる件数は限定されている。
流行地域の病院では、病院の経費を使ってPCR検査をおこなうという自衛策をとる病院も出てきているが、病院経営をひっ迫させる要因となっている。
東京保険医協会もPCR検査の拡充について以下の点を要望している。
①唾液検査による抗原検査、および唾液検体による新型コロナとインフルエンザを同時に診断できる検査キットの開発と導入の補助、医療機関スタッフの検査費用の助成(医師国保では制度上自院でのPCR検査等ができない)。
②介護関係諸施設への新型コロナウイルス感染症検査の充実、感染防護具等の行政からの支援、および医療・介護スタッフへの週一回のPCRまたは抗原検査の実施。
理由として、全世界で新型コロナによる死亡者の過半数が高齢者施設の入居者であり、国内でも死亡者の15%を占めており、高齢者施設は多疾患で脆弱な高齢者が集住し、ケアを通じて密な接触が発生することから、集団感染を起こしやすく、また瞬時に入居者や職員に感染が拡大することをあげている。
東京都医師会は、入居者の感染発症時にPCRカー(検査用車両)を導入することも提言している。
また、病院では無症状の受診者や入院患者から院内感染拡大の危険性があり、病院スタッフへの定期的PCR検査を実施すること、そのために行政に全自動PCR機または定量抗原検査機の導入および検査試薬の無償提供を要望している。
クラスターが発生しやすい業態への十分な休業補償をおこなったうえで休業要請とPCR検査の実施も要求した。
感染再拡大で経済も麻痺 「GoTo中断を」

GoToトラベルを開始について説明する赤羽国交相(7月)
また、東京医師会は10月1日から東京を含めたGoToトラベルキャンペーンが開始されるにあたり、①急がば回れ、とくに感染が多い地域に限定してでも一時中止の決断を、②マイクロツーリズム―近場に限定、③遠方への旅行のさいはPCR検査や抗原検査をパッケージに、とする「GoToキャンペーンに対する提言」を発表した。
さらに都内での新規感染者が500人を連日こえたことを受けて東京医師会は11月20日に緊急記者会見を開き、政府に対して「GoToトラベル事業」の中断を求めた。
尾﨑会長は感染状況の悪化が続けば1カ月後には一日当りの感染者が1000人をこえるという試算を示し、「一日1000人になると東京の医療はもたない」と危機感をあらわにした。
日本医師会の中川会長も11月18日の会見で感染拡大地域への移動自粛を国民に要請すると同時に、GoToトラベル事業が感染者拡大のきっかけになったことは間違いないとのべた。さらに同25日の記者会見では、「全国各池で医療提供体制が崩壊の危機に直面している」との懸念を表明した。
だが、政府は日本医師会などの警告には一向に耳を貸さず、GoToトラベル事業を継続する方針を変えようとはしない。
第三波の新型コロナウイルスの全国的な感染拡大は、政府のGoToトラベル事業との関連が大きいことは感染者の推移や流行地域からみても明白といえる。
事態は「ステージ3」から「爆発的な感染拡大が起き、医療体制が機能不全に陥っている」=「ステージ4」への階段をかけ上がっている。専門家はPCR検査体制を強化して無症状の感染者を含めてより早く感染者を見つけ出すとともに、コロナ病床を増強してコロナ感染者を一刻も早く隔離・治療する体制を整備しなければ、「救える命も救うことができなくなる」とくり返し警鐘を鳴らしている。
これから本格的な冬に入れば、感染者数の拡大に拍車がかかることが予想されている。政府は専門家の指摘に耳を傾け、国民の命を守るために国家予算の投入をはじめとして全力をあげることが緊急課題になっている。その対策に本腰を入れないことが経済の復旧にとっても大きな足かせになっている。